秦叔逵:晚期肝细胞癌RCT三期临床试验设计原则和要点
东方临床肿瘤学研究中心(ECCO)教授、中国临床肿瘤学会(CSCO)副理事长秦叔逵在“首届中国(苏州)太湖医药创新大会”上做了《晚期肝细胞癌RCT三期临床试验设计原则和要点》的报告,本文系根据报告内容整理,并经报告人确认。

原发性肝癌概述
原发性肝癌是指发生于肝脏的肝细胞或肝内胆管细胞的癌肿,是临床常见恶性肿瘤,主要是肝细胞癌(HCC,约85-90%),少数为胆管细胞癌(ICC)和HCC-ICC混合型肝癌等。
肝癌患者多数都有基础肝病(肝炎、肝硬化、肝功能障碍和腹水、肝昏迷等相关并发症);国际上公认的“三部曲”:HBV/HCV→肝硬化→肝癌。
肝癌是全球第六大常见恶性肿瘤和第三大癌症相关死因;具有明显的地域差异,亚非的发病率显著高于欧美。GLOBOCAN统计,2020年肝癌发病为90.56万,病死达83.18万。
中国是乙肝大国,由乙肝病毒引起的肝细胞癌是中国肝癌高发的首要原因。中国人口只占全球19%,但中国肝癌的发病和死亡人数都达到了全球的一半,不完全统计分别达到45.3%和47.1%。
中国肝癌患者多有基础肝病,早诊困难,进展迅速,仅15%可以手术,且手术和局部治疗后容易复发转移,治疗棘手,预后恶劣,总体5年生存率仅12.1%。晚期肝癌的自然生存期仅3-4个月。相比乳腺癌,5年生存率在中国高达93%。即便在欧美国家,比中国稍高一点,约17%。
所以肝癌一度被称为“癌中之王”。
亚洲的肝癌,特别是中国的HCC,无论在发病原因、流行病学特征、分子生物学行为、临床表现和分期、治疗策略还是预后等方面,都与欧美有着显著的差异,即存在高度的异质性。
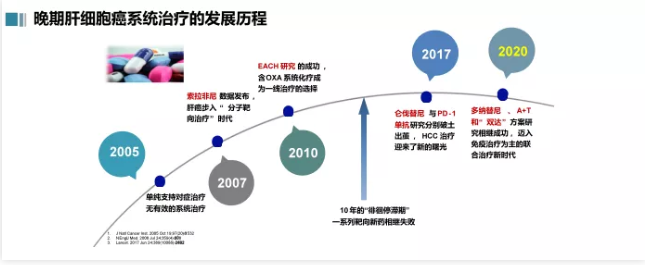
晚期肝癌的系统治疗在2007年以前,只是单纯的支持对症治疗,有一些中药,没有靶向药。2007年索拉非尼问世,开启分子靶向治疗的大门,之后整整十年没有第二个靶向药上市。
与索拉非尼同期我们开展了EACH研究,证明OXA系统化疗有效,在中国获批,但在全球范围里还没有批准。美国的HCC指南连续6年把它作为二级推荐。
直到10年后,2017年以仑伐替尼为代表,它与索拉非尼做了头对头的研究。954例打了个平手,它的设计是非劣转优效,但实际没能转成优效,最终只是非劣效。当然次要终点上,包括PFS、ORR等有所改进,所以后来在美国、欧洲和中国都相继获得批准。
到2020年,由于免疫治疗药物的问世,特别是免疫检查点抑制剂纳武利尤单抗以及后来一系列药物上世,彻底改变了肝癌的诊断治疗格局。
肝癌临床试验的原则
2000年我刚回国就参加了由孙燕院士牵头做的国际多中心临床试验,通过磁导向阿霉素介入治疗原发性肝癌。这项研究开启了中国第一项国际肝癌临床研究。研究成功了,可惜这个公司破产了。
之后肝癌药物治疗的临床研究发展迅速。从2005年全球27项研究(中国仅有8项小范围的中药临床研究),到2020年后全球125项(中国占了80项,到今年不完全统计中国占了近一半)。这几年中国肝癌诊断治疗有很大进步,得益于吴孟超院士、孙燕院士等老一代的支持和领导。
欧美肝癌帕博利珠单抗二线治疗失败了,败在设计出了大问题。而我们中心,单独开了一个亚太的临床试验,并在8个主要的问题上做修改才奠定了成功。当年索拉非尼之所以能够成功就是因为把东西方分开,这是一个很好的经验。
大多数治疗肝癌药物的临床试验还是失败的,原因有很多,如:高度的异质性;驱动基因和分子分型未明,靶向治疗犹如撒大网;忽视控制基础肝病;临床研究水平低下等等。
过去的教训要吸取,经验要总结。肝癌新药临床试验失败原因主要有三个方面。一是药物抗肿瘤活性有限/毒性显著;二是关键临床实验设计有缺陷不足;三是临床试验控制有问题。
HCC临床试验设计原则,首先要符合国内、外诊疗指南的标准。
目前医学诊断还在改变,肝癌和肿瘤的诊断非常明确,国内外都有各协会的指南,这些指南对于明确诊断和治疗有很大帮助。

中国正在形成本土特色的诊疗原则,这是2020版CSCO指南。最近正在准备修改,明年将出新一版。
晚期肝癌临床试验分三线治疗研究:
一线是初治患者,从没有进行过系统治疗(化疗、靶向和免疫治疗),不适合手术或局部治疗,或手术/局部治疗后失败进展者。入组容易,终点指标往往受到后续治疗的严重干扰;
二线是一线系统治疗后失败进展或不能耐受者,入组缓慢,一线治疗多采用联合治疗,影响研究;
三线或后线治疗是经过二线或者以上的系统治疗,并且失败进展或不能耐受者。入组困难,极大地受制于前线治疗和患者体质。不是没有病人,而是这些病人体质比较差,肝功能比较恶劣,很难接受下一步治疗。根据最近的统计,后线治疗肝癌的患者能够进入临床实验只有4%左右,做这样的药物研究面临很大挑战。
肝癌三期试验设计的要点
1、精选受试者人群与恰当分层
肝癌异质性的表现有:病因和流行病学特征的差异;人种、遗传背景差异;临床表现和分期、治疗策略以及预后。
肝癌异质性会影响临床试验设计,首先要重视分层因素。肝癌临床试验大概600-1000例,分层因素有3-4个,再多就会因样本量增加带来很多的复杂性。
影响预后的分层因素有:
·不同地域,人种病因的差异。肝癌病因学存在东西方的明显差异。
病毒感染:全球超过70%肝癌的发生与病毒感染有关。中国和东亚主要是HBV感染,而欧美和日本主要是HCV感染。
环境因素/生活因素:欧美、中国和东亚国家有酗酒;非洲、中国和东亚国家有黄曲霉毒素;中国和东亚国家有水源污染带来的蓝绿藻类毒素等。
病因不同影响临床疗效,以索拉非尼为例,SHARP研究的亚组分析数据表明:HCV-HCC患者生存期长于其他病因导致的HCC患者。Meta分析(N=3057)表明:索拉非尼对HCV阳性患者的生存获益比对HCV阴性患者更多。
索拉非尼是东西方肝癌区别研究,分别做了欧美人群的SHARP研究和亚洲人群的Oriental两项国际研究,证实索拉非尼可以延长晚期HCC患者的总生存期。东西方肝癌的生存数据明显不同,但趋势一致。在SHARP中治疗组中位生存10.7个月,安慰剂是7.9个月,在Oriental中是6.5个月比4.2个月。两个研究的中位生存的绝对数不同,但趋势一致,都延长了中位生存两个多月的时间。2007年底起,在欧美和中国等相继获批,开创了肝癌靶向治疗新时代。
而CheckMate459研究将东西方肝癌混为一谈。该研究是纳武利尤单抗对比索拉非尼一线治疗晚期HCC全球多中心随机对照Ⅱ期临床研究。结果未达到预期的OS优效目标。但OS亚组分析,亚洲患者、乙肝患者获益较佳。如果当时把东西方分开,起码亚洲和乙肝相关的是阳性结果。这个试验很可惜。
·肝功能(Child-Pugh评分)是肝癌试验重要的入排标准。不同肝功能状态的患者差异较大,对新药的耐受性明显不同,往往显著影响疗效、安全性和预后等。所以Ⅲ期试验入Child-Pugh评分A的病人,最多入评分≦7分的B的病人,有轻度的黄疸腹水。肝功能再差的病人就不能再入组了。
·血管侵犯和肝外转移显著影响HCC患者预后。在SHARP研究中,没有血管侵犯或肝外转移的患者具有更大的临床获益;Oriental研究的数据也表明肿瘤负担对总生存结局的明显影响。
·积极探索肿瘤生物标记物。HCC的发病原因和机制十分复杂,难以确定优势的致病归因,驱动基因和分子分型仍未明确。我们可以结合药物机制开展早期探索,多种维度探索肿瘤生物标记物,关键性试验开展前需考虑伴随诊断的开发。
例如REACH-2研究的成功。美籍华人朱教授先做了REACH研究,用雷莫卢单抗二线治疗晚期肝细胞癌,但是没看到很好的效果。亚组分析发现,AFP增高的病人效果很好。然后开展REACH-2Ⅲ期研究,把AFP增高超过400ng/ml的患者单独一组,结果获得成功,证明雷莫卢单抗与安慰剂组相比,对于AFP增高阳性的肝癌效果很好。今天认为AFP增高,不仅仅是肿瘤负荷的问题,也是免疫治疗有效和抗血管生成是否有效的一个重要标志。
阿可拉定的Ⅲ期研究借鉴了REACH-2研究中富集设计的成功经验。阿可拉定是从传统中药淫羊藿中提取的单分子创新药物,具有免疫调节抗肿瘤作用。富集设计主要是用三个指标(AFP、IFN-γ和TNF-α)作为生物标志物,Ⅲ期研究的中期分析结果显示,阿可拉定可显著改善富集人群的OS。
阿可拉定组中位总生存显著优于华蟾素对照组(13.54 vs 6.87个月);阿可拉定组对比对照组,富集人群和全人群的生活质量(EORTC QLQ-C30)均得到显著提高;阿可拉定与现有HCC一线标准治疗药的安全性对比(中国患者数据),具有安全性优势。对于晚期病情比较复杂、不符合常规化疗、靶向和免疫治疗的这些病人,阿可拉定有巨大的优势。
2、对照组及其用药方案的设置
随机、盲法、平行对照试验是证明药物疗效的“金标准”。当拟定的目标人群存在标准治疗方法时,确证临床研究应采用随机对照试验(RCT)设计,并将已有的标准治疗方法作为阳性对照,通常采用优效或者非劣效性设计。
考虑患者的临床需求,阳性对照药物要选目前临床上最优的治疗手段。对照药物需要来自境内已批准上市的用于治疗该适应症的药品,而且通常是已纳入临床诊疗指南或专家共识,不包括临床获益未得到充分证实的附条件批准药品。
一般情况下,安慰剂对照只能用于没有可靠疗法的情况下,比如受试者人群为末线的肿瘤患者。在缺乏有效治疗方案的情况下,采用最佳支持治疗或安慰剂作为对照是可接受的,但必须采用优效性设计。
对照组和用药方案的选择:
·有标准治疗人群的一、二线治疗,随机对照设计临床试验,对照组的选择应为各线晚期HCC的标准治疗或者现有公认的治疗方案;
·对于当前无标准治疗的复发难治晚期HCC患者,如果采用安慰剂对照,也应同时联合最佳支持治疗以保障患者的利益;
·当新药联合标准治疗(standard of care,SOC) 时,建议探索A+SOC的疗效,并与SOC的数据进行比对,以获得优效证据。
肝癌治疗最近三年的进步超过了过去三十年的总和,再也不能拿以前的想法。美国FDA要求再做PD-1、PD-L1单抗,原则上要和阿替利珠单抗+贝伐珠单抗来做比较,如果超越不了它就不要去做。我国现在还没有最后这样规定,但我们马上要公布新的指导原则,要求尽可能与最优药物比较,不能拿已经淘汰或疗效比较差的比较。
3、肿瘤测量评价体系的演变进步
总生存期OS是所有肿瘤研究也是肝癌研究的金标准,特别是符合免疫治疗特点。免疫治疗起效比较慢,肝癌总体来说生存期相对肺癌、乳腺癌要短,所以总生存是最重要的。OS的缺点是时间比较长、样本量大,受到后续和其他治疗的干扰。
研究评价的替代终点有PFS(无进展生存期)/TTP(疾病进展时间)。替代终点用在肺癌和乳腺癌等常生肿瘤上比较多,在肝癌上用得少。
在化疗和靶向治疗时代,习惯用mOS及mPFS来衡量研究结局(生存获益),因为这些治疗只能推迟或延缓疾病进展和死亡,很难达到临床治愈;而免疫治疗时代则不同,对于存活超过某个时间点的患者而言,长期生存概率明显增加,甚至可能临床治愈,因此给获益评价带来了巨大的挑战。
由于mOS及mPFS只能反映两条生存曲线在50%生存率这个点上的差异,无法反映后续“长拖尾”效应的影响,所以mOS及mPFS对免疫治疗生存获益的代表性存在争议。
为了更好地衡量免疫治疗的获益,生物统计学家已提出了一些新的指标。其中最常用是里程碑分析,即不同时间点的生存率结果,可以提供长期生存的信息。通过12个月PFS率/1、2和3年的OS率数据,可以直观地衡量相比于历史的标准治疗,免疫治疗长期生存获益的患者比例。里程碑终点非常重要,也是非常好的一个选择。
肿瘤大小(客观疗效)的评价也是替代终点。在HCC中,FDA曾经使用客观缓解率ORR和反应持续时间,来加速批准免疫检查点抑制剂 (CPI) 包括纳武利尤单抗、帕博利珠单抗以及最近伊匹木单抗和纳武利尤单抗的联合用药。
由于免疫联合靶向治疗带来肝癌系统治疗ORR不断提高。肝癌的研究和过去不可同日而语,HCC一线治疗Ⅲ期试验的mOS数据也不断提高,对照组(索拉非尼)也在提高。
探索联合终点,PFS的HR≦0.6时,它和OS之间的相关性非常好,客观有效率也是这样。新的指导原则对于初治的患者,考虑到后线治疗等影响,客观有效率PFS有明显增加可以考虑附条件批准,但常规批准一定要确证OS获益。
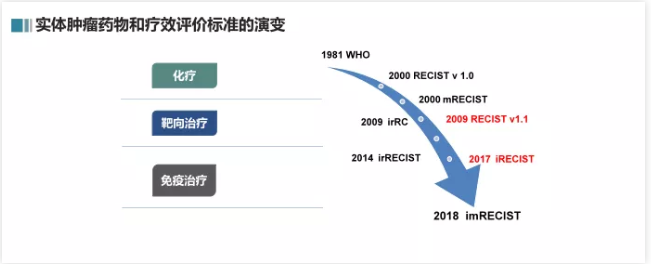
药物发展需要新的评价指标,从化疗、靶向治疗到免疫治疗,疗效评价标准在演变。
·RECIST1.1标准:最初是用来评价细胞毒化疗药物的客观疗效;目前仍然是公认的最成熟的肿瘤疗效评价标准。
·mRECIST标准:主要是针对肝癌进行血管靶向药物治疗的改良实体肿瘤疗效评价标准;重点评估动脉期强化的病灶(即存活病灶)情况,以排除坏死肿瘤的干扰。
·iRECIST标准:免疫治疗的疗效评价标准,更加全面、客观和充分。多用于免疫治疗假性进展的判定。
·imRECIST标准:免疫改良疗效评价标准,将新病灶合并到总肿瘤负荷中评估,允许后续评估时,确认影像学PD。
免疫治疗还有一个非常重要的评价指标是缓解持续时间DOR。免疫治疗的特点是一旦起效往往长期应答,持久应答可带来长期的生存获益。
全程管理基础肝病
肝炎病毒感染是全球HCC的主要病因。病毒性肝炎如果不治疗,将有一定比例的患者会发展成肝硬化和肝癌。抗病毒治疗显著影响肝癌患者的生存状态。早期、全程的抗病毒管理在HCC的整个治疗过程中起到非常重要的作用,在临床研究中更要重视监测病毒和抗病毒治疗。
NCCN指南要求重视肿瘤治疗期间HBV再激活,CSCO指南专门就抗病毒治疗和保肝、利胆治疗提出了指导原则。首选强效低耐药的抗病毒治疗药物,恩替卡韦、富马酸替诺福韦酯和丙酚替诺福韦酯。

抗病毒治疗强调检测和治疗,多学科监察。只要HBV表面抗原阳性或者HBV核心抗体阳性,就要抗病毒治疗。
总结与展望
总结肝癌药物临床研究的关键:
·精准纳入受试者人群
·预设分层和分析因素
·选择合适的研究终点
·全面准确地疗效评价
·全程管理好基础肝病
·遵守原则和质量控制
展望肝脏临床试验的未来:
·加强基础研究和转化研究,期待获得突破
·探索研究生物标志物,精准筛选获益人群
·寻求合理的联合用药,进一步提高有效性
·重视研究耐药等问题,设法预防加以克服
·采用创新性研究设计,优化加速研发进程
·强调“以病人为中心,以临床价值为导向”
展望中国肝癌临床试验发展:
·中国肝癌患者的新发病例和病死人数超过了全球的50%,具有高度异质性,多数分期晚,预后差,生存期极短,严重威胁人民生命和健康;临床需求迫切,急需加强抗肝癌药物治疗研究,寻求突破,特别是临床试验,举足轻重。
·在老一辈肿瘤学专家的指导下,中国医师积极参与国际、国内肝癌药物治疗的多中心临床试验,边学、边干、边提高,做出了重要贡献,同时不断改善了自己的诊断、治疗和研究能力,已经和正在造福于广大的肝癌患者。
·中国医师已经从重在参与,“跑龙套”逐步成长为“弄潮儿”,走在全球肝癌药物临床试验的前列,将不忘初心、砥砺前行,进一步刻苦奋斗,努力攻克“癌中之王”,为推动中国和全世界临床肿瘤事业发展做出重要贡献。
临床研究改变了肝癌的治疗策略、实践、格局和结局。晚期HCC系统性治疗已经进入全新的时代。未来我们大家共同努力!
